私が、関節エコーの勉強を始めたのは2010年の夏ごろでした。当時は周囲に関節エコーを施行できる医師が少なかったので、わざわざ名古屋までセミナーを受講しに行きました。
最近では、かなり関節エコーの手技が広がってきており、専門医であれば施行可能な人が多いと思います。身近なリウマチ専門医に教えてもらえるのでうらやましいですね。
整形外科系リウマチ医であれば解剖を熟知しているので、プローベの当て方だけマスターすれば、すぐに臨床で使えます。ただ、最初だけは指導してもらった方がスムーズだと思います。
私が外来で施行している関節エコーの手順は下記です。
- プローベは7.5MHz
- 使用モードはBモード法およびパワードプラ(PD)法
-
主に観察するのは
- 手関節
- 示指MP関節
- 示指PIP関節
- その他の腫脹・圧痛のある関節
- 画像表示方法は日整会推奨に準拠
⇒ 縦断像: 被検者の遠位側が画面の右側
横断像: 被検者の右肢内側・左肢外側が画面の右側
(つまり、断面を医師側から見るのと同じです)
まず、Bモードで、各関節の下記の点について観察します。
① 関節液貯留の有無
② 関節腔肥厚の有無
③ 腱鞘滑液貯留の有無
④ 骨びらんの有無
シグナルの強さによりGrade 分類しますが、まだ統一された基準はありません。
関節エコー撮像法ガイドラインで推奨されているSzkudlarek M, et al.らの提案したGrade分類を使用しています。具体的には下記のごとくで無シグナルを含めてGrade 0 ~3 の4 段階の分類です。各関節を縦断面、横断面にて観察します。
次にPDで、関節腔内血流シグナルを検出します。
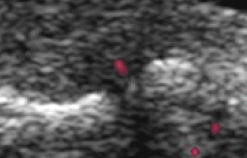
Grade 0
シグナルなし
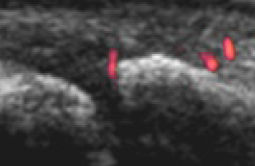
Grade 1
点状のシグナルのみ

Grade 2
シグナルが融合するが、シグナルの範囲が肥厚滑膜の半分以下
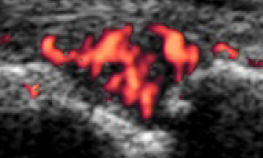
Grade 3
シグナルが融合し、シグナルの範囲が肥厚滑膜の半分以上
PDの際に、関節腔内血流シグナルを検出するゲインが問題となります。こればかりは、エコーの機種や設定が多種多様なため、数値を統一することができないのです。
一般的に推奨されているのが、骨内血流シグナルがゼロになるゲインを基準にすることです。具体的には、高めのゲインから序々に下げていって、骨内血流シグナルが消失するゲインで撮像するのです。
一度、ゲインを設定すれば(もしくはゲインの数字を記録する)、以後はそのまま使用できるので、煩わしいのは初回のみです。
実際、関節リウマチの診療をしていると、エコーが無いと疾患活動性の正確な評価は難しいです。まさに、リウマチ専門医にとっての関節エコーは、内科医にとっての聴診器と同じですね。
 関節リウマチの歩き方
関節リウマチの歩き方








